乳腺外科
乳腺外科

ピボンちゃん(松江赤十字病院ピンクリボン運動キャラクター)
1.乳腺外科のご紹介
当院乳腺外科は2008年4月に新設され、乳腺専門医を始めとする多職種からなる乳腺外科チームが診療を開始しました。
日本乳癌学会認定施設・地域がん診療連携拠点病院・検診後の精密検査実施機関(日本乳癌学会・日本乳癌検診学会推奨)として、科学的根拠のある質の高い診療を実践しています。
<診療内容>
・ 乳房にしこりなど心配な症状のある方の診断
・ 乳がん検診で要精査となった方の精密検査
・ 乳房の良性疾患の経過観察
・ 乳がんと診断された方の集学的治療
・ 乳がん術後連携パスを用いた病診連携
・ セカンドオピニオン など
日本乳癌学会認定施設・地域がん診療連携拠点病院・検診後の精密検査実施機関(日本乳癌学会・日本乳癌検診学会推奨)として、科学的根拠のある質の高い診療を実践しています。
<診療内容>
・ 乳房にしこりなど心配な症状のある方の診断
・ 乳がん検診で要精査となった方の精密検査
・ 乳房の良性疾患の経過観察
・ 乳がんと診断された方の集学的治療
・ 乳がん術後連携パスを用いた病診連携
・ セカンドオピニオン など
特に乳がんの治療では、院内の沢山の職種から地域の医療機関まで連携し、
患者さんの治療と生活を支えるため力を尽くしています。
患者さんの治療と生活を支えるため力を尽くしています。
<診療実績>
2006年5月~2021年12月
手術人数総数1,513名、1,576乳房
年齢 25~98歳、女性1,480名、男性12名
★年齢別内訳

★乳房に対する手術

★腋窩に対する手術

2.はじめて受診なさる方へ
①診察の流れ
・「検診後 精密検査が必要となった」と言う方は、その通知書類が必要です。また、マンモグラフィなどの画像データをお持ちいただくと、大変参考になります。
・受診後、問診表への記入をお願いします。内容確認のため看護師がいくつか質問いたします。
・問診表を参考に、マンモグラフィやエコーなどの検査を先に受けて頂くことが多いです。30歳前半あるいはもっと若い方の場合、マンモグラフィは行わないことがあります。
・診察室では視触診を行うため、上半身は脱衣して頂きます。脱ぎ着しやすい服装でおいで下さい。
・受診後、問診表への記入をお願いします。内容確認のため看護師がいくつか質問いたします。
・問診表を参考に、マンモグラフィやエコーなどの検査を先に受けて頂くことが多いです。30歳前半あるいはもっと若い方の場合、マンモグラフィは行わないことがあります。
・診察室では視触診を行うため、上半身は脱衣して頂きます。脱ぎ着しやすい服装でおいで下さい。
②乳房の診察と検査について
乳腺は、正常であっても非常に個人差が大きいのが特徴です。また、乳腺の病気は種類が多く、良性か悪性かの区別が非常に難しい場合も珍しくありません。そのため、いくつかの検査を組み合わせて、総合的な判断を行います。
主な検査方法について簡単にご説明いたします。
主な検査方法について簡単にご説明いたします。
1.問診・視触診
問診では、自覚症状・月経や授乳の状況・乳房に関する過去の検査や治療・その他の病気やご家族の病気などを伺います。これらの情報は非常に重要です。
視触診では、しこりの有無・リンパ節の腫れや乳汁分泌の有無その他を観察します。
問診では、自覚症状・月経や授乳の状況・乳房に関する過去の検査や治療・その他の病気やご家族の病気などを伺います。これらの情報は非常に重要です。
視触診では、しこりの有無・リンパ節の腫れや乳汁分泌の有無その他を観察します。
2.マンモグラフィ
乳腺の診察には欠かせない、乳房専用の放射線検査です。乳房を板で挟んで引き延ばすようにして撮影します。
非常に細かい変化を認識することもできる優れた検査ですが、挟むときに多少の痛みを伴うことがあること、乳腺の厚みによってはしこりが写らないこともあるなどの欠点もあります。
3.超音波(エコー)
乳房にゼリーを塗って、器械をあてて乳房内部を観察します。痛みのない検査ですが、全体を一度に見ることはできません。多くはマンモグラフィとの組み合わせでの判断が重要です。
4.穿刺吸引細胞診・乳汁細胞診
病気かどうかの判断は、最終的には顕微鏡検査で行います。
穿刺吸引細胞診は、超音波で観察しながら細い針を刺し、細胞を吸い上げて標本を作ります。
乳汁細胞診は、乳汁をガラス板に塗って検査に提出します。
簡便で負担の少ない検査ですが、病変の種類によっては、元々細胞が少なく判断が難しい場合・細胞が良性と悪性の中間に見えて判断が難しい場合など、限界もあります。結果は当日にはわかりません。
5.MRI/CT
何らかの病変がある場合、その広がり具合などを立体的に把握するために行います。ほとんどの場合、造影剤の点滴が必要です。
6.針生検
細胞診で結論の出ない場合、もう少し沢山の材料を調べる必要があります。
局所麻酔をした上で、超音波で見ながら、もう少し太い針で組織を採取して病理検査(顕微鏡検査)に提出します。結果は約1週間後にお伝えできます。
細胞診で結論の出ない場合、もう少し沢山の材料を調べる必要があります。
局所麻酔をした上で、超音波で見ながら、もう少し太い針で組織を採取して病理検査(顕微鏡検査)に提出します。結果は約1週間後にお伝えできます。
7.外科的生検
以上の検査を行っても、まだ結論が出ない事があります。良性であるとの確信が持てなければ、しこりなどの病変をくりぬくようにして切除し、病理検査に提出します。病変全体を詳しく調べることができるので、体にメスを入れるという欠点はありますが、診断は確実となります。
手術室を予約して行いますが、入院の必要はありません。
以上の検査を行っても、まだ結論が出ない事があります。良性であるとの確信が持てなければ、しこりなどの病変をくりぬくようにして切除し、病理検査に提出します。病変全体を詳しく調べることができるので、体にメスを入れるという欠点はありますが、診断は確実となります。
手術室を予約して行いますが、入院の必要はありません。
8.その他
乳管造影・マンモトーム生検 その他の特殊検査があります。
乳管造影・マンモトーム生検 その他の特殊検査があります。
乳腺の病気は、種類が多い上に良性と悪性の中間のように見えるものも多く、1回の検査ですぐ診断ができるとは限りません。確定診断までに日数がかかることもあります。明らかに悪性の証拠がなければ、経過を観察し、何度か検査を繰り返すことが必要な事もあります。正しい診断をするために、ご理解とご協力をお願い申し上げます。
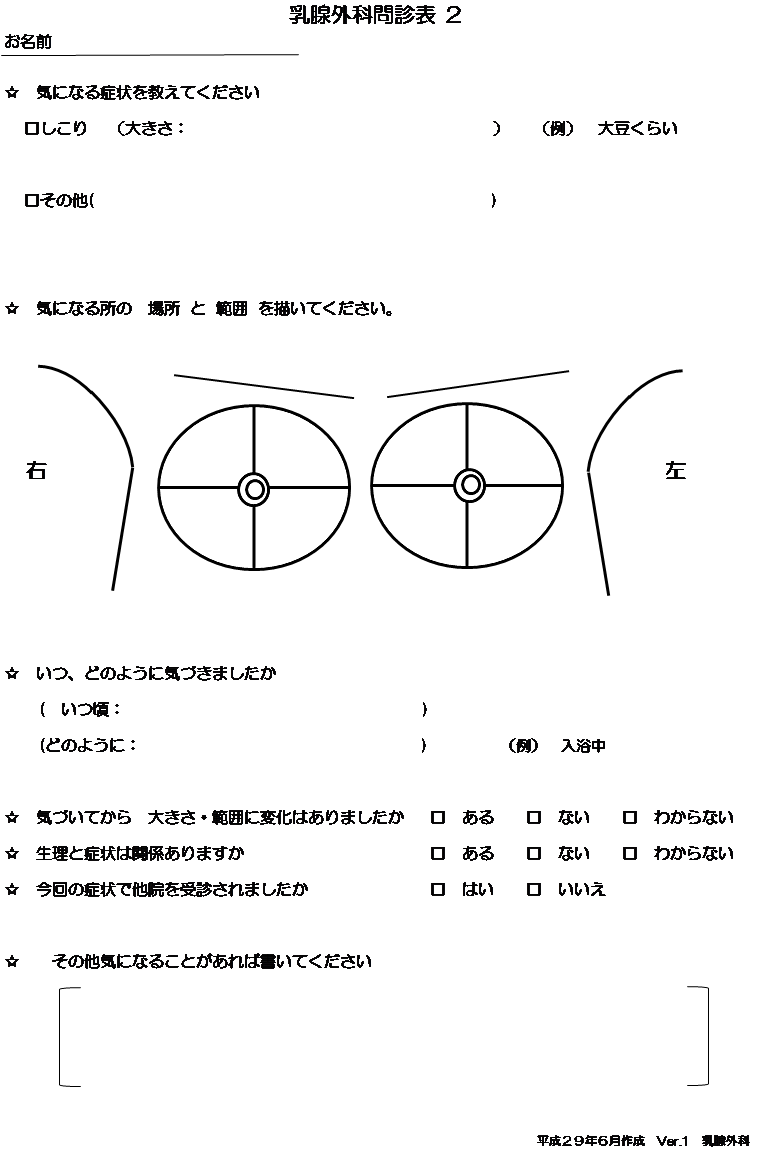
③問診票

3.乳がんの治療を受けられる方へ
①診断から治療まで

乳がんの診断を受けたとき、どなたも大きなショックを受けられます。
死を意識する方も多くいらっしゃいます。
でも乳がんは、他のがんに比べると治しやすい病気です。治療法は日々進歩しており、治すために必要なことがよくわかってきました。「自分らしい生活をしながら」「きれいに」「ちゃんと治す」ことがかなえられるようになってきているのです。
治療は「ちゃんと治そう」と思うところから始まります。
死を意識する方も多くいらっしゃいます。
でも乳がんは、他のがんに比べると治しやすい病気です。治療法は日々進歩しており、治すために必要なことがよくわかってきました。「自分らしい生活をしながら」「きれいに」「ちゃんと治す」ことがかなえられるようになってきているのです。
治療は「ちゃんと治そう」と思うところから始まります。
また、誰しも家庭や職場で大切な役割を果たしており、治療に専念できないと言う気持ちになることもあるかと思います。
ひとりで抱え込まず、身近な人に助けを求めましょう。
医療者も、いろいろなサポートの知恵を持っています。
あわてず、あせらず、ひとつひとつ解決の道を捜していきましょう。
ひとりで抱え込まず、身近な人に助けを求めましょう。
医療者も、いろいろなサポートの知恵を持っています。
あわてず、あせらず、ひとつひとつ解決の道を捜していきましょう。
ひとそれぞれに合わせた治療を決めていくためには、おまかせではなく、医療者と十分に話し合うことが大切です。そのためには、患者さんにも、病気についてよく知っていただく必要があります。根拠のない情報や思い込みに惑わされないよう、いろいろな資料をご用意します。乳がんとその治療の内容を理解することは、これからの治療においてとても大きな力になります。
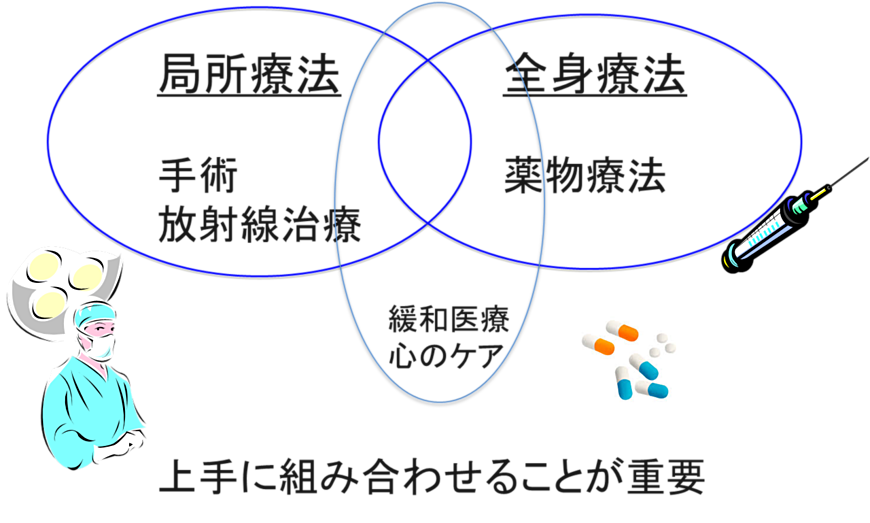
②集学的治療とチーム医療
乳がんの治療は、手術・放射線治療・薬物療法を組み合わせて行います。
その時に重要なのは、がんの広がりの状況と、病理検査からわかる「がんの性格」です。この情報をもとに、患者さんの生活やお考えも大切にしながら、最も適したオーダーメイドの治療法を決めていきます。
その時に重要なのは、がんの広がりの状況と、病理検査からわかる「がんの性格」です。この情報をもとに、患者さんの生活やお考えも大切にしながら、最も適したオーダーメイドの治療法を決めていきます。
たくさんの専門科とたくさんの職種がチームを作り、患者さんを中心に連携して行っています。
乳がんの診断から治療・経過観察にいたるまで、チーム内でのカンファレンスを行い、患者さんのご希望も生かせるよう十分相談しながら方針を決めていきます。
必要な時に、必要な治療とサポートができる体制で、あなたを支えます。
乳がんの診断から治療・経過観察にいたるまで、チーム内でのカンファレンスを行い、患者さんのご希望も生かせるよう十分相談しながら方針を決めていきます。
必要な時に、必要な治療とサポートができる体制で、あなたを支えます。
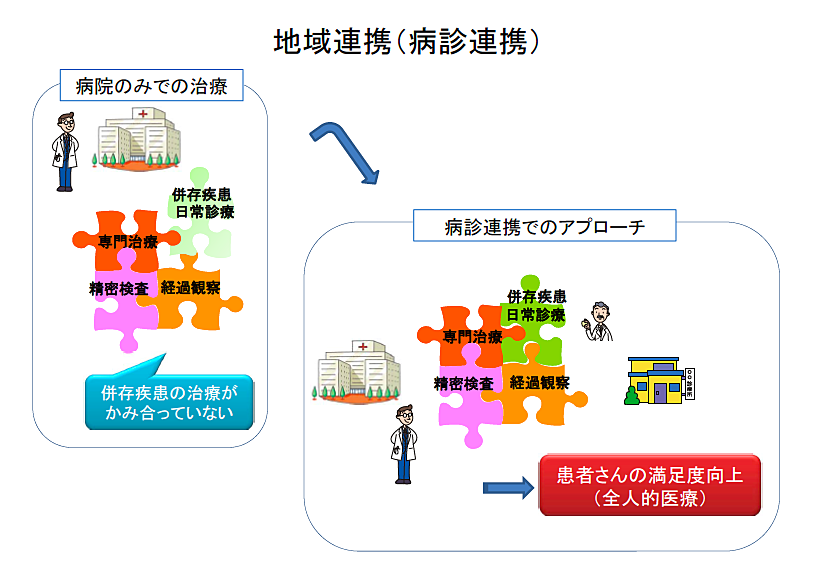
③退院後の診療と地域連携クリティカルパスについて
3人の主治医で安心・質の高い診療を
乳がんの治療と経過観察は5年から10年続きます。
この長期間、初期治療をおこなったがん診療連携拠点病院と地域の「かかりつけ医」が、同じ診療方針のもとに共同で治療に携わる仕組みが始まりました。患者さんを中心に、情報交換を行い、よりよい医療と安全を提供することが目的です。情報交換のために作られた「診療計画書」が地域連携クリティカルパスです。
この長期間、初期治療をおこなったがん診療連携拠点病院と地域の「かかりつけ医」が、同じ診療方針のもとに共同で治療に携わる仕組みが始まりました。患者さんを中心に、情報交換を行い、よりよい医療と安全を提供することが目的です。情報交換のために作られた「診療計画書」が地域連携クリティカルパスです。
長い治療期間の間には、いろいろな変化が予想されます。
乳がんに関係のない体の不調も起きるかもしれません。高血圧や高コレステロール血症など内科の病気をお持ちの方も多く、併せて治療が必要となることが増えています。
また、適正体重を維持する 食事や運動に気をつける 薬の副作用について知っておくなど、患者さんご本人にしかできないこともたくさんあります。
3人の主治医とその役割は、
患者さんご本人:体調の把握と記録
かかりつけ医:日々の診療と検査・処方 心のケア 一般の検診
拠点病院担当医:急性期診療と節目の診察・検査
これからの毎日を「あなたらしく、健やかに暮らしていく」のが共通の目標です。
乳がんの術後は、急に状態が変化するようなことは滅多に起こりませんが、そのようなときに素早く対処するためにも、かかりつけ医での情報が大変役に立ちます。
また、この仕組みを利用することで、病院の待ち時間が減ったり、受診された方のお話を十分伺う時間がとれることも併せて期待できます。
それぞれの方に合わせた連携パスを作成しますので、担当医・コーディネーターと十分に話し合いをしましょう。
これから 健やかに暮らすという目標のために、ご理解とご協力をお願いいたします。
④遺伝相談外来について
乳がんのうち、5%程度は遺伝的な要因が関係しているといわれています。最も有名なものが、遺伝性乳がん・卵巣がん症候群(Hereditary Breast and/or Ovarian Cancer Syndrome : HBOC)です。その発症に関係する遺伝子として、BRCA1とBRCA2の二つが同定されており、これらの遺伝子に変異がある女性は、生涯の乳がん発症リスクが45~85%、卵巣がん発症リスクが10~50%といわれています。米国女優のアンジェリーナ・ジョリー氏が、BRCA遺伝子を受け継いでいることがわかり、リスク低減手術として、予防的乳房切除術および卵巣卵管切除術を受けたことで、日本でも一躍関心が高まりました。HBOCに対しては多くの研究がなされており、遺伝性素因のある方に対しては、乳がんの早期発見や卵巣がんのリスク低減手術などを通して、生命予後を改善することができます。遺伝性素因があるかどうかは、まず家族歴から推測します。
血縁者の中に、
①40歳未満で乳がんを発症した方がいる
②年齢を問わず卵巣がん(卵管がん・腹膜がん含む)の方がいる
③一人でも時期を問わず原発乳がんを 2 個以上発症した方がいる
④男性で乳がんを発症した方がいる
⑤ ご本人を含め乳がんを発症した方が3名以上いる
⑥トリプルネガティブ乳がんの方がいる
という内容が一つでも該当する方は、HBOCの可能性があると考えられています。
①40歳未満で乳がんを発症した方がいる
②年齢を問わず卵巣がん(卵管がん・腹膜がん含む)の方がいる
③一人でも時期を問わず原発乳がんを 2 個以上発症した方がいる
④男性で乳がんを発症した方がいる
⑤ ご本人を含め乳がんを発症した方が3名以上いる
⑥トリプルネガティブ乳がんの方がいる
という内容が一つでも該当する方は、HBOCの可能性があると考えられています。
当院では、2015年9月から、乳腺外科医、がん専門・認定看護師による乳がん遺伝相談外来を開設しました。これまでに、日々の診療の中で患者さんに遺伝性素因がないかをスクリーニングし、必要な方にカウンセリング、遺伝子検査を行ってきました。さらにカウンセリング件数が増えることに対し、2017年7月から臨床遺伝専門医である吉野直樹先生による遺伝相談外来も開設することにしました。
遺伝性素因があることを知ることにより、相談された方は非常に重い課題を抱えられることになるかもしれません。当院では、それらの方々が適切に事実を受け止められ、乳がんや卵巣がんで命を落とされることがないように、一緒に考えていきたいと思っています。
遺伝相談外来開催日時
①毎月第2、4木曜日、午後3時~、一枠1時間(当院乳腺外科医担当)
②毎月第1木曜日の午後1時~3時(吉野先生担当)
*自費診療です。
*個人情報には細心の注意を払って行います。
①毎月第2、4木曜日、午後3時~、一枠1時間(当院乳腺外科医担当)
②毎月第1木曜日の午後1時~3時(吉野先生担当)
*自費診療です。
*個人情報には細心の注意を払って行います。
⑤乳房切除後の乳房再建手術について
乳がんのために乳房切除術を受けられた患者さんの乳房の形を取り戻すための手術です。当院では経験のある形成外科医師が行っています。
シリコンなどの人工物を使う方法と、背中やおなかの自家組織を使う方法の両方を行っています。患者さんの好みや体形などに合わせて選択します。
ご希望の方は形成外科に紹介しますので、遠慮なくおっしゃってください。
⑥オンコタイプDX検査について
ホルモン剤の効果の期待できる早期乳がんの患者さんの術後治療の主体はホルモン治療ですが、抗がん剤治療が追加で必要な方もおられます。
一般に、抗がん剤治療の必要性は、腫瘍の大きさ、ホルモン感受性の程度、がんの顔つき、増殖スピード、リンパ節転移の有無などの因子を総合的に判断して行います。
しかし、明確な基準はなく、悩む場合が少なくありません。
オンコタイプDX検査は、乳がん再発に関連する21種類の遺伝子を分析し、9年後の遠隔再発リスク率や、抗がん剤から得られる効果を判断するものです。
a. リンパ節転移陰性、ホルモン感受性のある浸潤性乳がんを持つ女性
b. リンパ節転移陽性、ホルモン感受性のある浸潤性乳がんを持つ閉経後女性
の方がよい適用です。
2023年9月から、保険適用となりました。検査費用は3割負担の方で、13万5000円かかります。
必要のない抗がん剤治療を避ける、あるいは再発しないために必要な抗がん剤治療をするという判断の助けになりますので、かかる費用は決して高額ではないかもしれません。
担当医師にご相談ください。
一般に、抗がん剤治療の必要性は、腫瘍の大きさ、ホルモン感受性の程度、がんの顔つき、増殖スピード、リンパ節転移の有無などの因子を総合的に判断して行います。
しかし、明確な基準はなく、悩む場合が少なくありません。
オンコタイプDX検査は、乳がん再発に関連する21種類の遺伝子を分析し、9年後の遠隔再発リスク率や、抗がん剤から得られる効果を判断するものです。
a. リンパ節転移陰性、ホルモン感受性のある浸潤性乳がんを持つ女性
b. リンパ節転移陽性、ホルモン感受性のある浸潤性乳がんを持つ閉経後女性
の方がよい適用です。
2023年9月から、保険適用となりました。検査費用は3割負担の方で、13万5000円かかります。
必要のない抗がん剤治療を避ける、あるいは再発しないために必要な抗がん剤治療をするという判断の助けになりますので、かかる費用は決して高額ではないかもしれません。
担当医師にご相談ください。
⑦看護師からのメッセージ
✿外来看護師からのメッセージ
乳がん診療は外来診療が中心となっており、多職種によるチーム医療で患者さんのために力を尽くしています。
診断のそのときから、看護師は患者さんのそばにいます。
診断のそのときから、看護師は患者さんのそばにいます。
・ これからどうなるのだろう
・ 治療の副作用が心配
・手術のあとの下着はどうすればいいの
・仕事に復帰できるのかしら
・家族や職場にどう伝えたらいいのかしら
たくさんの不安・疑問を少しずつ解決し、病気を理解することから治療が始まります。いろいろな治療法が進歩しましたが、その反面、患者さんが「選択」しなければならないことも増えました。長い道のりになることも多いのですが、その方らしい生活を送りながら治療やケアを受けていただけるよう、一緒に悩みながら、お手伝いできることがたくさんあると思っています。
✿乳がん看護認定看護師からのメッセージ
当院には、乳がん看護認定看護師が2名います。
乳がん看護認定看護師とは、乳がん看護認定看護師教育課程を終了し、日本看護協会の審査に合格した看護師です。増え続けている乳がんの患者さんとご家族に対し、専門性の高い看護を提供するために生まれました。患者さんとご家族に対しての診断(病名告知)後の心理的支援や治療選択支援、治療の副作用に対する看護など専門的知識と技術を用いてケアの提供を行なうほか、チーム医療のコーディネーターの役割もあります。
乳がんは治療経過も長いため医師、外来・病棟看護師、理学療法士、薬剤師、栄養士、社会福祉士等多職種で協力し医療とケアを提供していきます。
乳がん看護認定看護師とは、乳がん看護認定看護師教育課程を終了し、日本看護協会の審査に合格した看護師です。増え続けている乳がんの患者さんとご家族に対し、専門性の高い看護を提供するために生まれました。患者さんとご家族に対しての診断(病名告知)後の心理的支援や治療選択支援、治療の副作用に対する看護など専門的知識と技術を用いてケアの提供を行なうほか、チーム医療のコーディネーターの役割もあります。
乳がんは治療経過も長いため医師、外来・病棟看護師、理学療法士、薬剤師、栄養士、社会福祉士等多職種で協力し医療とケアを提供していきます。
もうひとつの役割として、乳がん検診や自己検診の啓発活動を行っています。
・乳がんが見つかるのが怖いから検診は受けない
・要精査の通知が来たけど怖くて受診できない
要精査の場合、精査をしてみると乳がんでない方のほうが圧倒的に多いのです。たとえ乳がんと診断されても早期に見つける事ができ、早期に適切な治療を受けることが出来れば治ります。たくさんの方に乳がんの正しい知識を知っていただき乳がんから自分の命を守っていただきたいと思っています。
どうぞ、一人で悩まず、何でもご相談下さい。
⑧院内作成パンフレット(ダウンロード)
⑨抗がん剤治療に伴う脱毛予防対策について
年齢、環境などにより髪は減ってきます。
乳がんの術後化学療法をすることにより、そのダメージはさらに強くなります。
乳がんは適切な治療により、長期に生存される方が多くなっていますが、将来的に髪の健康を守ることは重要だと考えます。
頭部冷却により、頭部への抗がん剤の影響を減らすことは、短期的に脱毛を減らす、あるいは再発毛を早めるということだけでなく、年齢を経た後の毛髪量にも影響するものと推測しています。

4.乳がん検診について
①乳がん検診を受けましょう
乳がんの早期発見・早期治療は、
・ 乳がんから命と乳房を守る
・ 治療の負担が少なくて済む など、とても大きなメリットがあります。
乳がんは通常痛みなどの自覚症状がないため、発見するには検診が重要で、
世界中でマンモグラフィ検診が行われ、乳がん死亡率の減少が確認されています。日本では2000年からマンモグラフィ検診が始まり、まだ死亡率の減少は確認されていませんが、早期乳がんの発見が増えています。
検診では正常とは言い切れないものを見つけるのが目的ですので、乳がんだけが見つかるわけではありません。マンモグラフィ検査だけではわかりにくいものは、再検査で確認する必要があります。良性の変化も沢山見つかります。現在再検査となる方のうち、乳がんであった方は5%くらいで、そのほとんどが早期乳がんです。再検査の通知があった場合、慌てず、でも侮らず、受診してください。
また、病気があればなんでもわかるということはあり得ません。少なくとも2年に1回のマンモグラフィを受け、月に1回の自己検診をお勧めします。
最近は、マンモグラフィだけでは病変を見つけにくい高濃度乳房というタイプの方が、特に若い方で多いことが話題になっています。全員に乳房エコーを追加することが良いかどうかはわかっていませんが、個人の判断で、自費で受けていただくことはできます。
当院健診センターでは、乳房ドックを用意しております。健診センターにお問い合わせ下さい。
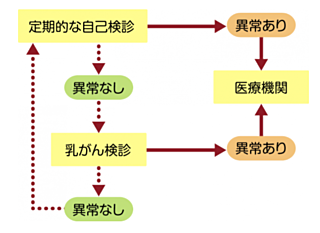
②乳房自己チェックをしましょう!
2年に1回のマンモグラフィ検診は、世界中で採用されている優れた方法ですが、「なんでもわかる」「2年先まで保証できる」ということはありません。乳がんが潜んでいてもわからないこともあれば、進行の早いタイプだと検診の時はたまたまわからないこともあります。
乳がんには通常痛みはなく、いつの間にかしこりを作って大きくなっていきますが、自分で気をつけてみることで早く異常に気づくことができます。
検診と検診の間は月に1回、乳房の自己チェックを繰り返すことをお勧めします。閉経前の方は、月経が終わった頃がいいでしょう。
乳がんには通常痛みはなく、いつの間にかしこりを作って大きくなっていきますが、自分で気をつけてみることで早く異常に気づくことができます。
検診と検診の間は月に1回、乳房の自己チェックを繰り返すことをお勧めします。閉経前の方は、月経が終わった頃がいいでしょう。
1.まず、入浴時に鏡で乳房を見てみましょう いつもと違う所はありませんか?
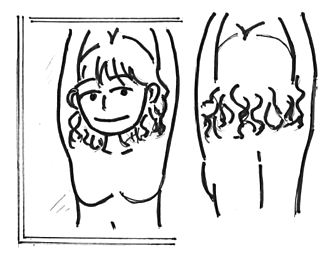
2.石けんをつけた手で乳房を洗いましょう
手を上げて、胸を少しそらして、反対の手でまんべんなく
指をそろえて 指の腹をすべらせるように 少し力をいれて 脇の下まで
手を上げて、胸を少しそらして、反対の手でまんべんなく
指をそろえて 指の腹をすべらせるように 少し力をいれて 脇の下まで
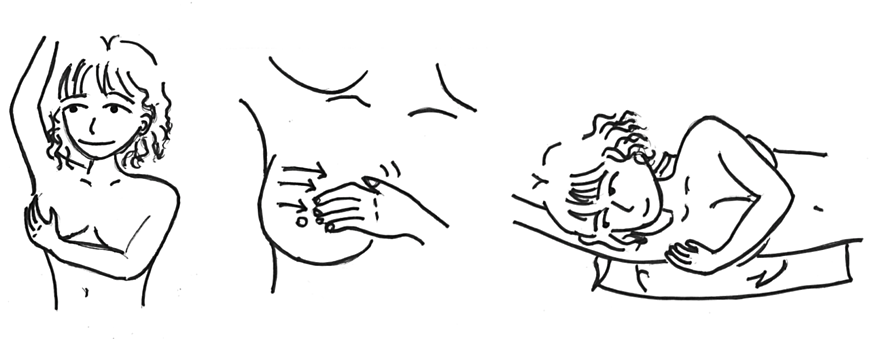
乳房の大きい方は 仰向けで 乳液などをつけて
3.チェックポイントは・・・・しこりを見つけようと思う必要はありません
① まわりと違った硬さの部分がないか?
② 反対側と違った硬さの部分がないか?
③ 以前と違った感触の部分がないか?
④ 乳頭から分泌物はないか?(乳頭を少しつまんでみる)
① まわりと違った硬さの部分がないか?
② 反対側と違った硬さの部分がないか?
③ 以前と違った感触の部分がないか?
④ 乳頭から分泌物はないか?(乳頭を少しつまんでみる)
乳がんにもいろいろなタイプがありますので、「以前と違う」はとても大切な情報です。
ぜひ、普段の自分の状態を把握しましょう。
ぜひ、普段の自分の状態を把握しましょう。
③乳がん検診を受けられる方へ(ダウンロード)
5.乳腺疾患勉強会、患者交流会のご案内
6.乳がんパス勉強会について
スタッフ紹介
乳腺外科部 部長

曳野 肇(ひきの はじめ)
1987年 自治医科大学卒
1987年 自治医科大学卒
<資格等>
医学博士(自治医科大学)
日本外科学会認定外科専門医、指導医、認定医
日本乳癌学会認定乳腺専門医、指導医、認定医
医学博士(自治医科大学)
日本外科学会認定外科専門医、指導医、認定医
日本乳癌学会認定乳腺専門医、指導医、認定医
日本遺伝性腫瘍学会認定遺伝性腫瘍専門医
日本乳癌検診学会評議員
日本乳癌学会評議員
日本がん治療認定医機構がん治療認定医
日本乳がん検診精度管理中央機構検診マンモグラフィ読影医師
島根県環境保健公社マンモグラフィ読影委員会 委員
日本乳癌検診学会評議員
日本乳癌学会評議員
日本がん治療認定医機構がん治療認定医
日本乳がん検診精度管理中央機構検診マンモグラフィ読影医師
島根県環境保健公社マンモグラフィ読影委員会 委員
<所属学会>
日本外科学会
日本乳癌学会
日本乳癌検診学会
日本がん治療認定医機構
日本人類遺伝学会
日本遺伝性腫瘍学会
日本遺伝性腫瘍学会
化学療法科部 部長 兼 乳腺外科部 医師

槙野 好成(まきの よしなり)
1988年 島根医科大学卒
1988年 島根医科大学卒
<資格等>
島根大学医学部臨床教授
医学博士(島根医科大学)
日本外科学会認定外科専門医、指導医、認定医
島根大学医学部臨床教授
医学博士(島根医科大学)
日本外科学会認定外科専門医、指導医、認定医
日本乳癌学会認定乳腺専門医、認定医
日本乳がん検診精度管理中央機構検診マンモグラフィ読影医師
日本消化器外科学会認定消化器外科専門医、指導医
日本消化器外科学会消化器がん外科治療認定医
日本肝臓学会認定肝臓専門医
日本がん治療認定医機構がん治療認定医、暫定教育医
日本臨床腫瘍学会暫定指導医
日本乳がん検診精度管理中央機構検診マンモグラフィ読影医師
日本消化器外科学会認定消化器外科専門医、指導医
日本消化器外科学会消化器がん外科治療認定医
日本肝臓学会認定肝臓専門医
日本がん治療認定医機構がん治療認定医、暫定教育医
日本臨床腫瘍学会暫定指導医
緩和ケア研修会修了
臨床研修指導医
臨床研修指導医
<所属学会>
日本外科学会
日本乳癌学会
日本消化器外科学会
日本がん治療認定医機構
日本臨床腫瘍学会
日本肝臓学会
日本乳癌検診学会
日本内視鏡外科学会
日本臨床外科学会
日本癌学会
日本内視鏡外科学会
日本臨床外科学会
日本癌学会
乳腺外科部 医師
大谷 麻(おおたに あさ)
2019年 島根大学卒
2019年 島根大学卒
<所属学会>
日本外科学会
日本乳癌学会
<専門分野>
一般外科
乳腺外科部 医師

村田 陽子(むらた ようこ)
1982年 鳥取大学卒
1982年 鳥取大学卒
<資格等>
医学博士(鳥取大学)
医学博士(鳥取大学)
日本外科学会認定外科専門医
日本臨床細胞学会認定細胞診専門医
日本乳癌学会認定乳腺専門医、指導医
日本乳癌検診学会評議員
日本乳房オンコプラスティックサージャリー学会評議員
日本臨床細胞学会認定細胞診専門医
日本乳癌学会認定乳腺専門医、指導医
日本乳癌検診学会評議員
日本乳房オンコプラスティックサージャリー学会評議員
日本乳がん検診精度管理中央機構検診マンモグラフィ読影医師
日本乳がん検診精度管理中央機構 教育研修部会 読影委員
臨床倫理認定士
<所属学会>
日本外科学会
日本乳癌学会
日本乳癌検診学会
日本臨床細胞学会
日本乳房オンコプラスティックサージャリー学会
日本がん生殖医療学会
日本がんサポーティブケア学会